李清国医生的科普号
- 精选 大肠癌治疗要不要转院?
经常会有患者或者朋友来问我,家人或者朋友查出来大肠癌了,有必要到上海去手术吗?手术在当地做了,要不要去你们大医院做化疗的?大肠癌在我们当地治疗的,有点不放心,想去大医院检查下吧?针对这些问题的答案并不都是肯定的。随着经济社会的发展如今出行越来越便利,获得更好的医疗救治也是人们关心的一个重点,特别是罹患肿瘤去北上广等大的医疗中心是不少人的一个选择,本人所在单位每年手术初诊肠癌4000多例,大约有60%是来自于外地。但肿瘤治疗是一个长期的过程,包括手术、放化疗、随访等,如果有需求,究竟在什么时候需要去大的医疗中心就诊呢?本人有以下几点建议,1. 外科手术外科手术是一项极具技术的活,不同的医生可能在以下几方面存在差异:①肿瘤切除的彻底性肠癌根治性手术切除不仅需要切除原发肿瘤还需要做根治性淋巴结清扫,原发病灶切除比较容易,只要切除足够长的肠管基本就能达到了,但淋巴结清扫的彻底性可能就会有所差异,医学上按照淋巴结清扫范围分为D1、D2、D3淋巴结清扫,简而言之D1就是只切除肿瘤肠管周围的淋巴结,D3是最彻底的淋巴结清扫,如果是局部病期比较厉害的肿瘤一定要做D3淋巴结清扫,如果淋巴结清扫不彻底术后就很容易出现肿瘤的复发和转移导致治疗失败。②肿瘤的无瘤原则肿瘤手术中一定要严格遵守无瘤原则,不然可能会在术后出现切口、腹盆腔、腹腔镜的穿刺孔等部位出现肿瘤的种植转移,在肿瘤专科医院早已总结并执行了一套行之有效的操作规范,而这一点在部分中心可能会做的差点,记得我的导师曾经和我讲过这样一个例子,他在外面讲学讲无瘤原则,台下有一位外科医生提出一个问题,您说的术中尽量不接触肿瘤有证据可循吗,术中触摸过肿瘤一定会影响预后吗?我导师给了一个非常智慧的回答,大家都知道粪便是臭的,你非要去用嘴巴尝去确定他是臭的吗?从这点可以看出部分外科医生的无瘤观念还是欠缺的,这是一个必须要遵守的规范,如果术中过多接触肿瘤或者挤压肿瘤肯定会导致医源性的肿瘤播散,并且这也不可能去设计一个随机对照临床试验一组不接触肿瘤、一组刻意的接触肿瘤而损害病人的利益。③手术指针的把握合格的外科医生应该对肿瘤治疗的全流程有充分的认识,要有多学科治疗的理念。如目前公认的对于局部晚期直肠癌需要行新辅助治疗后再手术、对于直肠癌术前一定要明确分期,不适合直接手术的直肠癌不进行新辅助治疗而直接手术不仅会增加手术的难度还会增加术后局部复发的风险,而这种复发很少再会有根治性的机会。对于合并不可切除的远处转移的病人,如肠癌没有出血、梗阻、穿孔等也是不适合手术的,目前研究只是发现部分化疗有效的患者可能会从原发病灶切除中获益。所以说外科医生千万不要急于动刀子。④器官和功能的保留肿瘤在治疗中在根治性的前提下需要注意器官和功能的保留、提高生活质量。这突出表现在直肠癌患者中,如术中操作不仔细损伤了神经丛可能会导致术后排尿无感觉、勃起功能障碍、性冷淡。传统认为距肛门5cm的低位直肠癌是没法保肛的,但在有经验的结直肠外科医生在4cm、3cm甚至更低的病人中都可能达到保留肛门的目的,但我们也需要警惕目前社会上部分医生过渡宣传保肛,能不能保肛还要从病人肿瘤情况、肛门括约肌功能等综合判断,技术的可行性并不代表治疗的合理性。笔者就遇到患者号称距肛门1cm的肿瘤做了保肛手术,但术后很快复发又要进行放化疗、挖除肛门,这最终不仅没有保住肛门还增加了病人痛苦、甚至损害了生存时间。2. 放疗、射频治疗、介入治疗等技术性要求高的临床治疗策略如放疗涉及靶区的勾画、计划的制定等,靶区勾画不足会造成该放疗的肿瘤照射不足,靶区范围过大会造成更多的放疗副反应。射频和介入也一样,不完全射频可能会给患者生存带来损害。3. 复发转移性肠癌复发转移性肠癌需要很强的多学科团队,哪种治疗手段更适合患者,不同治疗手段合理的序贯使用,外科手术何时合理介入等都要多学科团队的密切配合,不少复发转移性肠癌可以通过积极的多学科治疗获得无瘤(NED)状态,甚至获得长期生存。,2019年复旦大学附属肿瘤医院的转移性肠癌的生存报告显示,住院治疗的IV期(有远处转移)的肠癌患者5年生存率为27.70%,肠癌肝转移患者3年和5年生存率分别为36.11%和21.18%,肠癌肝转移行肝转移灶切除患者3年和5年生存率分别为54.96%和33.87%。这数据是多学科团队精诚合作共同努力的结果。4. 化疗大肠癌的一线、二线化疗方案早已经达成共识了,特别是术后辅助化疗,有效的用药就奥沙利铂和5-FU或卡培他滨,哪些患者需要化疗、化疗需要什么方案基本是固定的了。在II期肠癌化疗能带来5%的生存获益,3期肠癌可以带来15%左右的生存获益。术后辅助化疗一般需要4次或者8次,如果患者在外地不方便往返治疗大可带着治疗方案回当地治疗,只要剂量和用药正确在哪里治疗效果其实都是一样的。如果是复发或转移性肠癌,特别是化疗后进展的病人可以在大的中心积极配合治疗。5. 复查肿瘤术后都需要规律的复查,本人此前也做过专门的科普。现阶段在县一级医院CT和磁共振等检查硬件都相对先进了,前4年一般每年需要复查3-4次,4-5年的时候每年需要复查2次,在北上广大的中心检查都需要预约,特别是磁共振预约时间动不动就一个月左右,如果患者往返不便也可以选择在当地医院复查,如果复查结果出现异常再来就诊也不会影响治疗。综上所述,肠癌的手术治疗、放疗、射频等有创治疗如果条件许可建议可以考虑到大型医学中心就诊,毕竟这些治疗在肿瘤治疗中占有举足轻重的作用。术后辅助化疗、常规复查等可以选择在当地医院就诊处理。这是给大家的一点建议,希望能通过大家的共同努力带来更好的肿瘤治疗效果。
 李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科483人已读
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科483人已读 - 精选 发现了大肠癌该怎么办?
大肠癌已经是我国最常见的恶性肿瘤之一,在上海市高居恶性肿瘤的发病率第二位。如果万一不幸患了大肠癌应该怎么办呢?首先,配合医生积极做好肿瘤的评估。很多时候是因为肠镜检查发现了结肠癌。肠癌是从肠腔内的粘膜层发生的,向肠壁外逐渐生长浸润的。因此,还需要CT或者磁共振检查明确肠壁外的情况,如果发现肿瘤伴有明显的肠壁外侵犯,那还不适合立刻手术,可能需要进行术前的放化疗等治疗,待肿瘤缩小后再手术,这一点在直肠癌中显得更为重要,直肠癌因为解剖等因素,目前大约一半左右的直肠癌需要进行术前放化疗后再手术。同时积极的术前评估还包括排除是否合并远处转移,如果一旦发现肝肺等远处转移可能会影响治疗方案的制定。因此,并不是所有的人都是越早住院越早手术的好!只有做好的精准评估,适合直接手术的患者进行直接手术,不适合直接手术的患者需要进行术前转化治疗后再手术,不然可能会让肿瘤的治疗效果大打折扣!
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科2082人已读 - 精选 大肠癌术后应该如何随访?
结直肠癌术后复发和转移大多数发生在治疗后5年以内,而又以2年内更为多见,因此2年以内需要密切复查,每3月复查一次,术后3-5年需要6月复查一次。5年后复发转移的机会较少,建议每年复查一次就可以了。对于结直肠癌的复查建议CSCO指南推荐随访方案如下:简而言之◆病史和健康体检,每3-6个月1次,共2年,然后每6个月1次,总共5年,5年后每年1次。◆监测CEA、CA199等肿瘤指标,每3-6个月1次,共2年然后每6个月1次,总共5年,5年后每年1次。◆腹腔和(或)盆腔超声检查每3-6个月1次,共2年,然后每6个月1次,总共5年,5年后每年1次。胸部X线检查每6个月1次,共2年,2年后每年1次。◆胸腹和(或)盆腔CT或MRI检查每年1次。◆术后1年内行肠镜检查,如有异常,1年内复查;如未见息肉,3年内复查;然后5年1次,随诊检查出现的大肠腺瘤均推荐切除。如术前肠镜未完成全结肠检查,建议术后3-6月行肠镜检查。◆PET/CT不是常规推荐的检查项目。对于复查还需注意的几点:1. 随访/监测的主要目的是发现那些还可以接受潜在根治为治疗目的的转移复发,如果患者身体状况不允许接受一旦复发而需要的抗癌治疗,则不主张对患者进行常规肿瘤随访/监测。2. 直肠癌术后的结肠镜随访主要目的是发现吻合口复发、新生腺瘤或多原发癌。术后1年内进行结肠镜检查,如果术前因肿瘤梗阻无法行全结肠镜检查,术后3-6个月检查,每次肠镜检查若发现进展期腺瘤(绒毛状腺瘤,直径大于1cm,或有高级别不典型增生),需在1年内复查。若未发现进展期腺瘤,则3年内复查,然后每5年一次。3. 结直肠癌术后随访胸部X线及腹盆腔部超声检查应该被胸腹盆腔CT取代。4. 随访过程中如出现明显的不适应及时复诊,一次随访结果的正常不能保证至下次复诊的绝对不复发,随访是为了及时发现可能存在的复发转移。
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科1881人已读 - 精选 肠镜切除后意外发现肠癌是否需要补充手术?
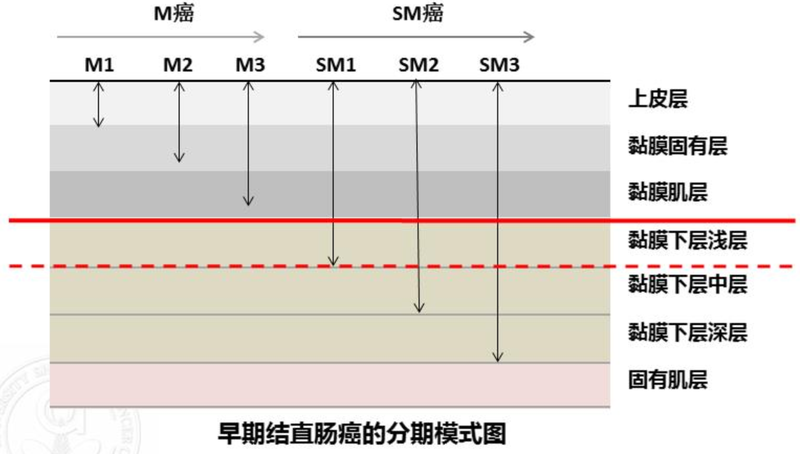
近年来随着肠癌筛查认识的提高和内镜技术的发展,使得很多肠道病变在早期被发现并做了内镜下的切除。内镜下切除有创伤小和恢复快等特点,但和任何治疗一样都有其严格的适应症,他仅仅切除了原发病变而不能进行局部的淋巴结清扫,因此只能用于极早期的肠癌的治疗。经常会有患者拿着内镜下切除的病理报告来咨询,现在我就给大家做一个简单的总结分享。 大肠癌是从肠腔最里面的粘膜层发生的,逐渐向肠壁外浸润生长。如下图所示,如果肿瘤还没突破粘膜肌层是没有淋巴结转移的风险的,这是内镜下切除的绝对适应症,但当肿瘤突破粘膜肌层达到粘膜下层时,在病理检查上又可以按照突破的深度分为SM1(
 李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科1731人已读
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科1731人已读 - 医学科普 4.19 肿瘤防治周 大肠癌科普直播
 李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科21人已读
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科21人已读 - 医学科普 如何科学防治大肠癌
前一段时间本人应邀在盐城晚报做了一期大肠癌科普,并得到盐城市政府上海联络处微信公众号转载,现转载和大家一起再次分享。在我国随着人们经济生活水平和改善以及饮食习惯的西化,大肠癌在我国发病率呈现逐年升高的趋势。2022年2月国家癌症中心发布的2016年我国癌症发病率和死亡率数据统计显示,大肠癌已经超过胃癌成为我国第二位最常见的恶性肿瘤和第四位的肿瘤致死性因素。总体发病率为10万分之29.51,在东部沿海地区或上海等经济发达城市其发病率更高。大肠癌也是年龄相关的疾病,随着年龄的增长其发病率逐渐升高。大肠癌与饮食生活习惯、生活方式和遗传因素等相关。如高脂、高蛋白、高热量、低纤维素、油煎炸食品、食盐和腌制食品等会促进大肠癌的发生。缺少体力活动、梨形肥胖容易发生大肠癌,而有规律的体力活动可降低结肠癌发病危险。遗传因素在大肠发生中也起着重要的作用,大约20-30%的大肠癌有家族史,10-15%的大肠癌为遗传性大肠癌,家族中直系亲属罹患肠癌的人数和肠癌风险直接相关,如一名一级亲属患大肠癌增加3倍,如其发病年龄<45岁则增加5倍,二名一级亲属患大肠癌增加9倍。在所有的恶性肿瘤之中,第一个可防可治的就是大肠癌。绝大多数散发性结直肠癌(约占80~85%)来自腺瘤癌变。据估计,肠道息肉发展成为早期癌的时间大约为10年,这让大肠癌防治成为可能。三级预防在肿瘤防治中起着重要的作用。对肠癌而言,I级预防就是减少大肠癌发生的可能性,改变不良的生活习惯和生活方式,对于有可能发展为肠癌的病变,如肠息肉及早肠镜下切除,溃疡性结肠癌积极规范的治疗。II级预防就是警惕大肠癌的信号,如便血、排便习惯或排便规律的改变、大便变细等,要做到早发现早治疗,对于普通人群推荐45岁开始进行一次肠镜筛查,以后每3-5年复查一次肠镜。有家族史的人群筛查年龄要更早。III级预防就是肿瘤发生后进行积极的规范治疗、延长生命、改善生活质量。大肠癌的治疗效果万一罹患了大肠癌也不要过度惊慌。大肠癌总体来讲是一个潜在可治愈的疾病,通过合理的运用手术、放疗、化疗等治疗措施可以达到一个比较高的治愈率。2019年复旦大学附属肿瘤医院大肠癌的肿瘤学年鉴报道了2008-2017年该院治疗的18364例大肠癌患者数据,总体1年、3年、5年的生存率为89.99%、73.76%和64.55%。经过手术治疗的大肠癌患者1年、3年和5年生存率分别为95.25%、82.76%、73.87%。对于发现已是局部晚期的患者采用新辅助治疗后5年生存率为66.69%。这个应该是国内目前为止的最大单中心预后随访数据,与欧美等国际最好的肿瘤中心治疗效果基本一致。这是建立在严格的术前评估、规范化手术和合理使用放化疗基础上的。总而言之,大肠癌在我国发病率逐年升高,需要积极重视和预防大肠癌,及早阻断大肠癌的发生,如果万一罹患大肠癌需要积极规范化治疗争取获得长期生存的机会。
 李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科141人已读
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科141人已读 - 医学科普 肠癌发生转移了还能治愈吗?
恶性肿瘤的可怕之处是容易发生远处转移,一旦出现远处转移就是通俗所说的“晚期”。初诊的大肠癌大约有25%的患者会出现转移,一旦出现转移会对患者和家属造成很大的精神心理打击。传统认为肿瘤一旦发生远处转移就失去了治愈的机会,事实是这样吗? 首先我们看一组复旦大学附属肿瘤医院的转移性肠癌的生存报告,在2019年公布的我院肠癌生存报告中显示,住院治疗的IV期(有远处转移)的肠癌患者5年生存率为27.70%,肠癌肝转移患者3年和5年生存率分别为36.11%和21.18%,肠癌肝转移行肝转移灶切除患者3年和5年生存率分别为54.96%和33.87%。这数据对合并远处转移的患者应该是一个很大的鼓舞。 肠癌最常见的转移部位是肝脏。肠癌肝转移的治疗理念近年来发生很大的发展。早在2008年我们就在外科学权威期刊《中华外科杂志》上发表过《我国结直肠癌肝转移外科治疗的现状》一文,指出了当时国内与国外在肠癌肝转移治疗方面存在的不足,呼吁重视大肠癌肝转移的治疗。传统的理念只在孤立性或者小的转移病灶进行手术切除,而今认为只要肝转移病灶能手术切除干净、有足够的剩余肝脏体积手术切除都能给患者带来生存获益,即使初诊的不能直接手术切除的患者通过转化治疗后能够变成可切除手术依然能够获益。手术还可以与射频、冷冻、放疗等结合使肝脏达到无瘤状态。肺转移是所有远处转移中预后较好的,更应积极治疗。即便是预后差的腹膜转移,通过积极的减瘤手术联合腹腔热灌注治疗仍然有机会获得长期生存。 晚期肿瘤治疗成功需要医生和患者的共同努力。患者和家属不能因为有远处转移而放弃治疗。医生更是需要有全局的眼光,在患者治疗中明确什么时候采取积极的外科、如何联合多学科治疗手段给患者带来最大的生存获益。要始终记得,我们所做的一切努力都会有生存的回报。即使是肠癌发生了远处转移仍然有治愈的机会!
 李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科1606人已读
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科1606人已读 - 医学科普 CAR-T能不能用在大肠癌的治疗中?
最近,有不少人咨询我,CAR-T能不能用在大肠癌的治疗?在这里,我做一个简单的科普。2021年9月3日,中国首个1类新药CAR-T产品瑞基奥仑赛注射液(商品名:倍诺达)正式获批,用于治疗:经过二线或以上系统性治疗后成人患者的复发或难治性大B细胞淋巴瘤,包括弥漫性大B细胞淋巴瘤非特指型、滤泡性淋巴瘤转化的弥漫性大B细胞淋巴瘤、3b级滤泡性淋巴瘤、原发纵隔大B细胞淋巴瘤、高级别B细胞淋巴瘤伴MYC和BCL-2和/或BCL-6重排(双打击/三打击淋巴瘤)。由上可见,CAR-T适应症不包括大肠癌等实体肿瘤。其实CAR-T并不是一个特别新鲜的事物,在国外早就有淋巴瘤或白血病的上市药物,而且都价格不菲。在大肠癌治疗中目前还没有特效的药物。就像靶向治疗和免疫治疗在大肠癌中的应用一样,他都有严格的适应症人群,不应该过渡的夸大他的作用而盲目追从。
李清国 副主任医师 复旦大学附属肿瘤医院 大肠外科1126人已读





